Травматический остеомиелит
Проведенное Н. Т. Родионовым клиническое и экспериментально-морфологическое исследование показало, что лишь в тех случаях, когда щель перелома проходит через корни зубов, при повреждении их сосудисто-нервных пучков пульпа некротизи-руется и впоследствии возникают периапикальные очаги, которые могут быть источником реинфекции.
Основным проявлением повреждения сосудисто-нервного пучка зуба в ранние сроки после травмы является нарушение электровозбудимости пульпы зубов, находящихся в щели перелома.
Анализ наших клинических наблюдений позволил выявить две разновидности нарушения электровозбудимости зубов, находящихся в щели перелома нижней челюсти — изолированную и множественную. Первая обусловлена частичным или полным разрывом сосудисто-нервного пучка зуба и проявляется нарушением электровозбудимости 1—2 зубов, расположенных вблизи от щели перелома. Вторая связана с повреждением нижнего альвеолярного нерва. В этих случаях имеет место нарушение электровозбудимости нескольких зубов, расположенных впереди от места перелома. Множественные нарушения электровозбудимости зубов сочетаются с расстройством чувствительности мягких тканей нижней трети лица, иннервируемых разветвлениями нижнечелюстного нерва.
Изолированные нарушения электровозбудимости зубов, а также и множественные, могут быть обратимыми и необратимыми. Временные обратимые расстройства чувствительности обусловлены сдавливанием гематомой сосудисто-нервного пучка или кровоизлиянием в пульпу. После рассасывания гематомы порог электровозбудимости зуба повышается до его полной нормализации. При неблагоприятных условиях очаги кровоизлияния в пульпе могут нагноиться, тогда происходит хроническое воспаление или некроз.
Таким образом, наши клинические наблюдения свидетельствуют о том, что интактные зубы, находящиеся в щели перелома, в большинстве случаев не способствуют возникновению ин-фекционно-воспалительного процесса. Их присутствие не оказывает отрицательного влияния на консолидацию отломков ,поэтому при неогнестрельных переломах челюстей такие зубы сохраняются. В то же время у больных, поступивших в клинику в поздние сроки (через 5—10 дней после травмы), при резком смещении отломков челюсти, в случае нестабильной их иммобилизации и развития воспалительного процесса повреждаются дентальные сосудисто-нервные пучки, что приводит к некрозу пульпы таких зубов, резорбции костной ткани лунки, обнажению корня зуба (рис. 60).
В этих случаях так называемые интактные зубы становятся проводником и источником инфекции, поэтому должны удаляться.
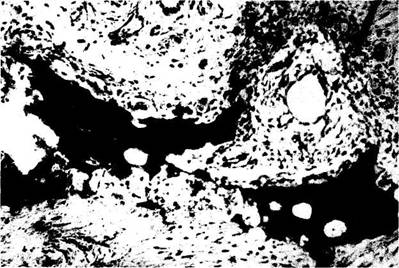
Рис. 60. Остеокластическая резорбция костной ткани в области 8 1 зуба, находящегося в щели перелома через 7 суток после повреждения челюсти в эксперименте. Микрофото. Окраска гематоксилинэозином. Ув. 56.
М. М. Соловьев, Р. Ю. Круопене, прогнозируя вероятность возникновения инфекционно-воспалительных осложнений при переломах нижней челюсти, учитывали неблагоприятные факторы в щели перелома (наличие у пострадавшего хронических деструктивных периодонтитов, локализация щели излома — между зубами, через корень зуба, разрушение корня зуба и др). Каждый из неблагоприятных факторов оценивался в баллах. Чем больше баллов, тем вероятнее возникновение осложнений (рис. 61).
При отсутствии или неудовлетворительной иммобилизации отломков еще имеют iJiecTO вторичные внутрираневые микротравмы поверхностных слоев кости в плоскости перелома, что способствует нагноению раневого субстрата, препятствует формированию первичной костной спайки, вызывает нарушение биосинтеза коллагеновой матрицы (А. С. Григорьян).
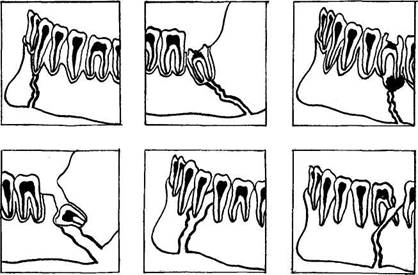
Рис. 61. Локализация зубов в щели перелома нижней челюсти (Схема Р. Ю. Круопене).
Выше указывалось, что патогенетическими звеньями травматического остеомиелита челюстей являются поздняя и несовершенная иммобилизация отломков челюстей, отсутствие в случаях нагноения мягких тканей и костной раны своевременной и адекватной, в том числе антибактериальной терапии.
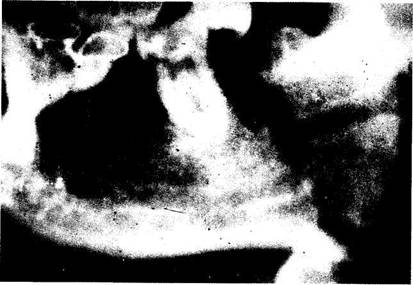
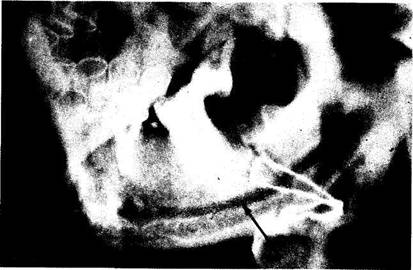
Нередкое возникновение остеомиелита нижней челюсти в области ее угла, с нашей точки зрения, обусловлено не только преимущественным поражением кариесом и его осложнениями больших коренных зубов, но и более частым образованием при подобной локализации перелома нагноившихся гематом, а также неудовлетворительной фиксацией малого фрагмента нижней челюсти при консервативно-ортопедическом лечении. Поэтому при такой ситуации мы отдаем предпочтение хирургическим методам лечения (рис. 62).
На рентгенограммах определяется перелом нижней челюсти в области угла, большой фрагмент нижней челюсти репониро-ван и фиксирован назубными шинами, малый фрагмент резко смещен вверх. При таком смещении отломка челюсти происходит анатомический перерыв нижнего альвеолярного нерва, что приводит к нарушению трофики тканей в зоне повреждения и способствует возникновению травматического остеомиелита.
Возникновению травматического остеомиелита способствуют тяжесть травмы, повреждение окружающих тканей, загрязнение раны.
В развитии травматического остеомиелита, так же как и одон-тогенного, определенное значение придается несостоятельности иммунологической реактивности организма и неспецифических факторов защиты, усилению процессов свободно-радикального окисления в полости рта (Макаренков В. В.).
Клиническая картина. Нагноение мягких тканей характеризуется острым началом, проявлением местных и общих симптомов воспаления (интенсивные боли, инфильтрация и отечность околочелюстных тканей, гиперемия кожи, повышение температуры тела, лейкоцитоз, увеличение СОЭ и др.).
При нагноении костной раны обычно возникает ограниченный воспалительный процесс в области перелома. Слизистая оболочка альвеолярного отростка часто повреждена, инфильтрирована, отечна, формируется поднакостничный абсцесс. Нередко возникает отечность околочелюстных тканей. Удаление зуба из щели перелома, разрез в месте наибольшей инфильтрации тканей, обеспечивающие хорошее дренирование костной раны, обычно приводят к абортивному течению воспалительного процесса.
Травматический остеомиелит развивается чаще постепенно, без резко выраженной острой фазы, если ему не предшествовало нагноение мягких тканей. Такая особенность течения заболевания обусловлена возможностью свободного оттока
б
Рис. 62. Перелом нижней челюсти в области угла. Резкое смещение отломков, приводящее к анатомическому перерыву нижнего альвеолярного сосудисто-нервного пучка: а) до лечения (рентгенограмма); б) произведено репонирование и фиксация фрагментов нижней челюсти проволочным швом (рентгенограмма). Пояснение в тексте ( стр. 121).
раневого отделяемого и гнойного экссудата из зоны повреждения кости.
Вначале клинические проявления могут быть такими же, как и при нагноении костной раны, но в дальнейшем в области операционного разреза, лунки удаленного зуба, на других участках кожи или слизистой оболочки формируется стойкий свищ, поддерживаемый гнойно-некротическим процессом в кости и не склонный к самозаживлению. Нередко гнойное отделяемое сохраняется в течение многих месяцев после повреждения челюсти.
