Тромбоэмболия легочной артерии
Фармакологические средства, используемые с целью профилактики ТГВ, представлены низкомолекулярными декстранами (реополиглюкин, реомакродекс), дезагрегантами (в основном, аспирин), обычным нефракционированным гепарином (НФГ) и низкомолекулярными гепаринами (НМГ), а также непрямыми антикоагулянтами.
Эффективность указанных способов профилактики различна. Поэтому в клинических условиях должны быть рекомендованы такие мероприятия, действенность и безопасность которых доказаны. С другой стороны, способы профилактики следует выбирать, сообразуясь со степенью риска послеоперационных венозных тромбоэмболических осложнений (табл.). Кроме того, использование различных мер должно быть экономически оправдано.
|
Степени риска |
Способы профилактики |
|
Низкая |
- Ранняя активизация больных* - Эластическая компрессия нижних конечностей* |
|
Умеренная |
- НМГ (Клексан 20 мг) ґ 1 раз в день п/к или - НФГ 5000 ед. ґ 2-3 раза в день п/к или - длительная прерывистая пневмокомпрессия ног |
|
Высокая |
- НМГ (Клексан 40 мг) ґ 1 раз в день п/к или - НФГ 5000 - 7500 ед. ґ 3-4 раза в день п/к - Методы ускорения венозного кровотока |
|
Особые случаи |
- Лечебные дозы НМГ или НФГ - Парциальная окклюзия нижней полой вены (имплантация фильтра, пликация). |
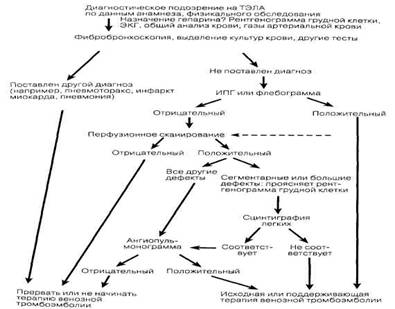 Приложение: Алгоритм действий при тромбоэмболии легочной артерии (ТЭЛА)
Приложение: Алгоритм действий при тромбоэмболии легочной артерии (ТЭЛА)
Диагностика:
Врач может думать о ТЭЛА при наличии у больного следующих симптомов:
внезапное появление одышки;
снижение АД, коллапс;
тахикардия, аритмия;
цианоз верхней половины туловища, набухание шейных вен,
загрудинные боли, боли в эпигастральной области;
кашель, кровохарканье, повышение температуры тела;
беспокойство, тревога, страх;
несоответствие выраженности одышки скудной аускультативной картине в легких;
акцент и расщепление второго тона над легочной артерией;
наличие в анамнезе сведений, указывающих на возможность развития ТЭЛА (варикозная болезнь, прием кортикостероидов, склонность к гиперкоагуляции; состояние после продолжительной болезни или хирургического вмешательства);
ЭКГ-признаки острого легочного сердца. Диагностическое значение имеет появление острых изменений в сравнении с ранее выполнявшимися ЭКГ. Следует учитывать, что иногда, даже при массивной ТЭЛА, на ЭКГ могут отсутствовать специфичные для нее симптомы.
Дифференциальная диагностика: в большинстве случаев проводится с инфарктом миокарда, острой сердечной недостаточностью (отек легких, кардиогенный шок), спонтанным пневмотораксом.
Меры интенсивной терапии можно условно разделить на 2 группы:
Поддержание жизни (включая, если необходимо, сердечно-легочную реанимацию);
Устранение и профилактика вторичных реакций на эмбол.
1.Поддержание жизни.
При молниеносной форме, нередко требуется стандартный комплекс сердечно-легочной реанимации: непрямой массаж сердца, введение адреналина и других необходимых медикаментов; обеспечение проходимости дыхательных путей, ИВЛ; электрическая дефибрилляция сердца.
Даже при самой массивной ТЭЛА, массаж сердца может оказаться эффективным, т.е. иногда способствует фрагментации эмбола и смещению его в более дистальные отделы легочного артериального русла.
2. Устранение вторичных реакций.
купирование болевого синдрома (ненаркотические и наркотические анальгетики);
устранение вазо-вазального внутрилегочного рефлекса: эуфиллин 2,4%-10-20 мл, нитроглицерин сублингвально и в/в, но-шпа, дроперидол;
ингаляция кислорода, ИВЛ по показаниям;
антикоагулянтная терапия: гепарин 10000 √15000 ЕД в/в; фраксипарин 0,6 мл;
антитромботическая терапия: реополиглюкин 400,0 мл + трентал 5,0 мл; никотиновая кислота, компламин, ксантинола никотинат;
устранение бронхиолоспазма √ алупент 1,0 в/в;
поддержание гемодинамики √ норадреналин, мезатон.
Примечание: объем инфузионной терапии не более 600-800 мл в сутки. Применение тромболитических средств (фибринолизин, стрептаза, урокиназа) возможно только в условиях специализированного отделения.
При условии транспортабельности больного, обязательна госпитализация в отделение интенсивной терапии.
Рис. Алгоритм диагностики тромбоэмболии легочной артерии. Условные обозначения: ИПГ — импедансная плетизмография. (Воспроизведено из: MoserK. V.: НРШ-13).
Неотложная помощь
А. 1. Немедленное проведение закрытого массажа сердца с частотой 80-90 компрессий в 1 мин; более эффективен метод активной компрессии-декомпрессии с помощью кардиопампа.
2. ИВЛ доступным способом (соотношение массажных движений и вдувании воздуха 5 : 1, а при работе одного реанимирующего - 15 : 2), обеспечить проходимость дыхательных путей (запрокинуть голову, выдвинуть нижнюю челюсть, ввести воздуховод, по показаниям - санировать дыхательные пути):
- использовать 100% кислород;
- интубировать трахею (процесс интубации не должен быть более 30-40 с);
- не прерывать массаж сердца и ИВЛ более чем на 30 с.
3. При фибрилляции желудочков и невозможности немедленной дефибрилляции:
- прекардиальный удар;
- при отсутствии эффекта продолжить сердечно-легочную реанимацию, как можно быстрее обеспечить возможность проведения дефибрилляции.
4. Катетеризировать центральную или периферическую вену.
5. Адреналин по 1 мг каждые 3-5 мин проведения сердечно-легочной реанимации.
6. Как можно раньше - дефибрилляция 200 Дж;
- при отсутствии эффекта - дефибрилляция 300 Дж;
- при отсутствии эффекта - дефибрилляция 360 Дж;
- при отсутствии эффекта - действовать в соответствии с п. 7.
7. Действовать по схеме: лекарство внутривенно - массаж сердца и ИВЛ, через 30-60 с:
- дефибрилляция 360 Дж;
- лидокаин 1,5 мг/кг - дефибрилляция 360 Дж;
- при отсутствии эффекта - через 3-5 мин повторить инъекцию лидокаина в той же дозе - дефибрилляция 360 Дж;
- при отсутствии эффекта - орнид 5 мг/кг - дефибрилляция 360 Дж;
- при отсутствии эффекта - через 5 мин повторить инъекцию орнида в дозе 10 мг/кг - дефибрилляция 360 Дж;
- при отсутствии эффекта - новокаинамид 1 г (до 17 мг/кг) - дефибрилляция 360 Дж;
- при отсутствии эффекта - магния сульфат 2 г - дефибрилляция 360 Дж;
8. При асистолии:
- если невозможно точно оценить электрическую активность сердца (не исключить атоническую стадию фибрилляции желудочков, не подключить быстро электрокардиограф или кардиомонитор и т. п.), то действовать по пп. 1-7;
- если асистолия подтверждена в двух отведениях ЭКГ - выполнить пп.1, 2, 4, 5;
