Хронический бронхит
Амброксол вызывает деполимеризацию кислых мукополисахаридов бронхиальной слизи, улучшая, таким образом, реологические свойства мокроты. Более того, он стимулирует двигательную активность ресничек мерцательного эпителия, повышает синтез сурфактанта, повышает устойчивость последнего к неблагоприятным факторам. На фоне применения амброксола повышается эффективность антибактериальной терапии, так как он способствует лучшему проникновению антибиотиков в бронхиальный секрет и слизистую оболочку бронхов. Амброксол может назначаться перорально, внутривенно и при помощи небулайзера, средняя терапевтическая доза - 30 мг три раза в сутки.
В основе действия ацетилцистеина лежит его способность разрушать дисульфидные связи мукополисахаридов мокроты и стимулировать бокаловидные клетки. Однако этим его эффекты не ограничиваются: за счет повышения синтеза глутатиона, ацетилцистеин обладает антиоксидантными свойствами и способствует процессу детоксикации; также ацетилцистеин ингибирует продукцию провоспалительных цитокинов TNF-a и IL-1b. Препарат обычно назначается в дозах 600- 1200 мг/сутки в виде таблеток или порошков, или при помощи небулайзера в дозе 300- 400 мг два раза в сутки.
Карбоцистеин (суточная доза – 1500-2250 мг) кроме улучшения реологических свойств мокроты, за счет влияния на синтез слизи, стимулирует регенерацию слизистой оболочки и уменьшает количество бокаловидных клеток.
ТЕРАПИЯ ГЛЮКОКОРТИКОСТЕРОИДАМИ
Терапия глюкокортикостероидами (ГКС) применяется при неэффективности препаратов базисной терапии в максимальных дозировках, наличии в анамнезе положительного результата от применения данных препаратов или при эффективности пробного курса таблетированными (в течение 2-4 недель пациент принимает преднизолон из расчета 0,4-0,6 мг/кг) кортикостероидами. Эффективность пробного курса оценивается по приросту ОФВ1 более чем на 10% от должных величин или 200 мл. При положительном эффекте ГКС, необходимо их включение в список препаратов базисной терапии у таких пациентов. Обязательным правилом является начальное назначение ингаляционных ГКС и лишь при их неэффективности перевод пациента на прием таблетированных ГКС. Следует помнить о риске развития тяжелых побочных эффектов при приеме системных ГКС (стероидная миопатия, стероидные язвы ЖКТ, стероидный диабет, гипокалиемия, остеопороз и др.) в связи с чем надо проводить профилактику возможных побочных эффектов и постоянно стараться минимизировать поддерживающую дозу.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ.
Антибактериальные препараты при обострении хронического простого бронхита ХОБ и ХОБЛ в качестве этиотропной терапии назначаются эмпирически, так как ожидание результатов бактериологического исследования является недопустимой тратой времени. При их выборе учитывают, что, как правило, возбудителями при этом являются Haemophilus influenzae, Moraxella catarrhalis и Streptococcus pneumoniae. Обобщая данные наиболее значительных микробиологических исследований при обострении бронхита можно сказать, что H.influenzae встречается в среднем в 50% случаев, M.catarrhalis – в 15%, а S.pneumoniae – в 20-25% (12). Как правило, используют амоксициллин потенцированный клавулановой кислотой, макролиды последних генераций (азитромицин, кларитромицин), цефалоспорины 2-го поколения. При назначении фторхинолонов следует учитывать возможность их недостаточной противопневмококковой активности. Антибактериальную терапию рекомендуется корректировать по результатам культурального исследования мокроты, если эмпирически назначенная терапия неэффективна.
В большинстве случаев антибиотики могут назначаться перорально, так как большинство современных препаратов имеют хорошую абсорбцию и могут накапливаться в тканях в высоких концентрациях. При тяжелых обострениях заболевания антибиотики должны назначаться внутривенно, после стабилизации состояния больного возможен переход на пероральные препараты - так называемая последовательная терапия. Обычно длительность антибиотикотерапии не превышает 7- 14 дней.
ТЕРАПИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ.
Под дыхательной недостаточностью подразумевают несостоятельность респираторной системы в поддержании нормальных значений кислорода (раО2 > 60 mm Hg) и углекислоты (paCO2 < 45 mm Hg) в артериальной крови. Важным представляется разделение ДН по скорости ее развития. По этому признаку различают острую и хроническую дыхательную недостаточность. Острая дыхательная недостаточность (ОДН) развивается в течение нескольких минут, часов или дней. Обязательным атрибутом ОДН являются изменения со стороны КОС (респираторный ацидоз [рН < 7,35]). Отличительным признаком хронической ДН является включение компенсаторных механизмов, т.к. развивается ХДН в течение многих месяцев и лет. За счет этого уровень рН удерживается в пределах нормы или на близких к норме значениях, однако, отмечается изменение со стороны буферных систем (в первую очередь – бикарбонатного буфера). Критерием обострения ХДН (или – острой дыхательной недостаточности на фоне хронической) также является снижение рН артериальной крови.
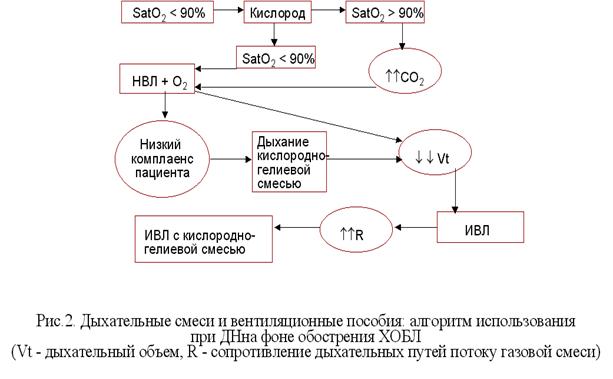
Появление дыхательной недостаточности или декомпенсация ХДН у больных с ХОБ и ХОБЛ подразумевает обязательную госпитализацию и терапию, направленную на разрешение или стабилизацию ДН. Определяющими в тактике лечения на госпитальном этапе будут как уровень гипоксемии, так и наличие или отсутствие гиперкапнии (рис.2). Также, в стационаре необходимо решить вопрос о проведении длительной кислородотерапии в амбулаторных условиях при помощи концентраторов кислорода (длительность – 16-18 часов в сутки, поток – от 2 до 5 литров в минуту). Целью такой терапии являются коррекция гипоксемии и поддержание значений раО2 на уровне 60 mm Hg. Дальнейшее повышение парциального напряжения кислорода будет незначительно влиять на его общее содержание в артериальной крови, но зато может приводить к аккумуляции углекислоты, и поэтому не является рациональным. Неэффективность кислородотерапии (чаще связанная с развитием слабости дыхательной мускулатуры) предполагает проведение неинвазивной вентиляции легких в домашних условиях.
Следует отметить, что наиболее важным этапом терапии пациентов с хроническим бронхитом и ХОБЛ является амбулаторное лечение. Адекватная базисная терапия не только увеличивает продолжительность жизни, но и повышает ее качество (включая трудоспособность). Госпитализация необходима только в тех случаях, когда обострение не может эффективно контролироваться в амбулаторных условиях, а также при усугублении проявлений дыхательной недостаточности или декомпенсации легочного сердца.
Приложения к статье
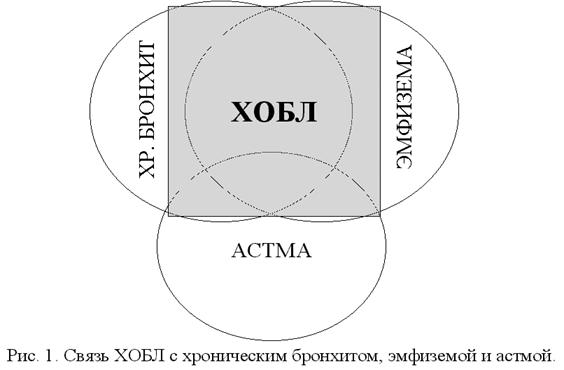
- Рис. 1. Связь ХОБЛ с хроническим бронхитом, эмфиземой и астмой
- Рис. 2. Дыхательные смеси и вентиляционные пособия: алгоритм использования при ДН на фоне обострения ХОБЛ
- Табл. 1. Классификация ХОБЛ по степени тяжести.
